Čo presne sa pri osteoporóze v ľudskom organizme deje?
doc. MUDr. Václav Vyskočil, Ph.D., FN Plzeň: Osteoporóza je definovaná ako systémové ochorenie kostry charakterizované zníženým množstvom kostnej hmoty a zhoršením mikroarchitektúry kostného tkaniva s výsledným zvýšením lámavosti a rizika vzniku zlomeniny.
Kostra, alebo tiež skelet, má celkovo päť funkcií: opornú, tým myslíme oporu trupu aj orgánov, ochrannú, pretože chráni dôležité orgány ako mozog, srdce, pľúca a ďalšie, pohybovú, ktorá nám umožňuje pohybovať sa; navyše je tiež krvotvorným orgánom a nakoniec aj zásobárňou minerálnych látok zaisťujúcich ich rovnováhu v celom organizme. Vyvíja sa preto už v plode počas tehotenstva a pre svoj vývoj a tvorbu potrebuje značný prísun stavebných minerálov a vitamínov, predovšetkým vápnika, fosforu a vitamínu D.
Po pôrode prebieha pomerne dynamická novotvorba skeletu, čo znamená, že prevažuje tvorba novej kosti nad jej odbúravaním. Práve táto dynamická prestavba kosti ako živého orgánu umožňuje pružne sa prispôsobovať dynamickým nárokom na záťaž aj s prestavbou v prípade vzniku zlomenín.
Prevaha novotvorby trvá po celý čas rastu mladého organizmu zhruba do veku 20 rokov, keď sa dosiahne najvyššia hodnota kostného minerálu. Potom nastáva fáza rovnováhy, prípadne niektorí jednotlivci môžu ešte malé množstvo kostnej hmoty získať mineralizáciou už vytvorenej kostnej hmoty, a to maximálne do veku 30 rokov.
Množstvo hmoty dosiahnutej do tohto obdobia je rozhodujúce, pretože je to akási pomyselná štartovacia čiara. Odvtedy nastáva obdobie, keď už nikdy nenastane prevaha novotvorby nad kostnou stratou a dochádza iba ku kostnej strate, ktorú podľa jej miery označujeme ako fyziologickú alebo patologickú.
MUDr. Zdeněk Fojtík, Ph.D., FN Brno: Osteoporóza je definovaná ako systémové ochorenie skeletu charakterizované znížením hustoty kostí a zhoršením mikroarchitektúry s výsledným zvýšením lámavosti a následne aj so zvýšením rizika pre zlomeniny.
Pri osteoporóze dochádza k úbytku oboch hlavných zložiek kostného tkaniva, a síce organickej, prevažne tvorenej kolagénovými vláknami, a anorganickej, ktorú tvorí hydroxyapatit (anorganický prvok kostí a zubov, ktorý podporuje ich mechanické vlastnosti, pozn. red.). Obe tieto zložky tvoria kostné trámce, teda mikroarchitektúru kosti. Ak sú kostné trámce tenšie, kosť je celkovo krehkejšia a v prípade zaťaženia kostného tkaniva môže dôjsť k jej zlomenine.
Pretože je kostné tkanivo stále metabolicky aktívne, to znamená, že sa neustále obnovuje, možno tiež povedať, že osteoporóza vzniká vtedy, keď resorpcia (odbúravanie, pozn. red.) kosti je väčšia ako novotvorba kostnej hmoty a tento pokles dosiahne určitú úroveň. Proces resorpcie a obnovy kostného tkaniva sa nazýva kostná remodelácia.

doc. MUDr. Václav Vyskočil, Ph.D.
Od roku 1983 pracuje v plzenskej fakultnej nemocnici na klinike ortopédie a traumatológie pohybového ústrojenstva. Od nástupu na kliniku sa venoval problematike vrodenej lomivosti kostí a tiež sonografii bedier novorodencov, za ktorú dostal v roku 2000 cenu profesora Dungla. Pôsobí v špecializovanej ortopedickej ambulancii pre vrodené chyby, syndrómy a metabolické ochorenia a ako vedúci lekár Osteocentra a Centra pre poruchy kostného metabolizmu II. internej kliniky LF UK v Plzni. Jeho habilitačná práca sa stala monografiou „Osteoporóza a ostatné najčastejšie metabolické ochorenia skeletu“, za ktorú dostal Hlávkovu cenu za najlepšiu vedeckú lekársku monografiu roku 2009. Okrem výučby študentov na Lekárskej fakulte sa podieľa aj na postgraduálnej výučbe lekárov.

MUDr. Zdeněk Fojtík, Ph.D.
Pracuje na reumatologickej ambulancii pri Internej hematologickej a onkologickej klinike Fakultnej nemocnice Brno a Masarykovej univerzity Brno. Zaoberá sa diagnostikou a liečbou zápalových autoimunitných kĺbových ochorení a ich komplikácií, kam patrí aj preriedenie kostnej hmoty, teda osteoporóza. Tejto problematike sa venuje takmer 30 rokov.
Určitý úbytok kostného tkaniva je s postupujúcim vekom prirodzený. Aký úbytok je považovaný za normálny a aký je typický pre osteoporózu?
doc. Vyskočil: Fyziologický úbytok predstavuje obdobie od 30 rokov veku, keď strácame približne 0,75 % kostnej hmoty ročne. Táto rovnomerná strata prebieha za predpokladu, že nie sú prítomné iné rizikové faktory, ktoré by urýchlili nepomer medzi novotvorbou a odbúravaním kosti, tým myslím určité choroby alebo lieky zvyšujúce kostnú stratu či obmedzenie pohyblivosti a stratu záťaže osového skeletu.
Rovnomerný úbytok trvá u žien do prechodu, takzvanej menopauzy (medzi 50. a 60. rokom veku) a u mužov do takzvanej andropauzy (znižovanie hladiny testosterónu sa začína už od 30. roku veku, zvyšuje sa medzi 55. a 60. rokom).
U mužov je strata pomalšia a pozvoľnejšia ako u žien. V tomto období preváži odbúravanie kostnej hmoty v rámci prirodzenej prestavby kostí nad jej dopĺňaním novotvorenou kosťou a táto nerovnováha vedie k výraznému úbytku kostnej hmoty.
U žien pokles produkcie ženských hormónov okrem toho, že prestane tlmiť odbúravanie kosti, navyše významne zníži vstrebávanie vápnika v čreve a zvýši jeho vylučovanie obličkami.
Pretože organizmus si kladie stále rovnaké nároky na každodenný prísun minerálov do krvného obehu a do buniek aj mimobunkových priestorov, musí v priebehu nočných hodín toto množstvo doplniť uvoľnením zo skeletu. Tieto hormonálne podmienené zmeny vedú k rôzne veľkej ročnej strate tri až šesť aj viac percent, pričom najprv je odbúravaná trámcovitá kosť, ktorá najrýchlejšie reaguje na zmeny metabolizmu. Kompaktná kosť, ktorá je zodpovedná za pevnosť a tiež nosnosť dlhých kostí, spočiatku odoláva. Tento stav už označujeme za patologický, pretože nejde o fyziologický úbytok v rámci starnutia.
MUDr. Fojtík: Kostná remodelácia prebieha v každom veku. V mladosti, teda asi do 30 – 40 rokov veku, je fyziologická remodelácia (teda resorpcia a následná novotvorba kostného tkaniva) v rovnováhe, respektíve dochádza k miernemu nárastu hustoty kostného tkaniva. Možno konštatovať, že jednotlivci, u ktorých sa v mladosti vytvorí dostatočné množstvo kostnej hmoty, s vysokou pravdepodobnosťou budú mať riziko pre zlomeniny významne nižšie ako jednotlivci bez vytvorenia dostatočnej hustoty.
Približne okolo 35. až 40. roku života dochádza k fyziologickému úbytku kostnej hmoty, pretože resorpcia kostného tkaniva prevyšuje novotvorbu. Tento úbytok je nezávislý na pohlaví a predstavuje asi jedno percento kostnej hmoty ročne. Pravdepodobne má genetický základ.
Existujú rôzne formy tejto choroby? Ako sa líšia?
doc. Vyskočil: V zásade rozlišujeme primárnu a sekundárnu osteoporózu, aj keď toto delenie nie je úplne terminologicky presné. Detailnejšie je možné rozdeliť ju primárne na typ I., kam zaraďujeme aj osteoporózu postmenopauzálnu, hoci u žien v prechode je príčina známa, nedostatok ženských pohlavných hormónov. Tento druh osteoporózy však označujeme ako primárny, pretože menopauza je stav fyziologický, ktorý prichádza s vekom. Neznáma zostáva príčina, prečo pri strate ženských pohlavných hormónov sa u tretiny žien významne urýchli kostná strata a vyvinie sa osteoporóza a u dvoch tretín je strata pomalšia a osteoporóza sa vyvinie neskôr.
Typ II. je osteoporóza senilná, ktorá postihuje jednotlivca bez rozdielu pohlavia po sedemdesiatom roku veku. U mužov sa tiež podarí preukázať sekundárnu príčinu vzniku iba v tridsiatich percentách prípadov, u zvyšku označujeme osteoporózu rovnako za primárnu. Idiopatickou osteoporózou nazývame takú, pri ktorej sa nám nepodarí preukázať príčinu.
Sekundárna osteoporóza je taká, kde vyvolávajúcou príčinou je základné ochorenie, najčastejšie endokrinnej povahy, ako zvýšená činnosť prištítnych teliesok, štítnej žľazy, ale aj poruchy vstrebávania, pečeňových funkcií alebo cukrovka či lieky vyvolávajúce zvýšenú kostnú stratu, ako glukokortikoidy, a tiež niektoré antidepresíva a antiepileptiká. Zvláštnou kapitolou je sekundárna osteoporóza pri dlhodobej imobilizácii alebo liečbe nádorov.
MUDr. Fojtík: Základná klasifikácia osteoporózy je založená na znalosti príčiny vzniku, delíme ju teda na primárnu a sekundárnu formu. Primárna forma osteoporózy, pri ktorej je príčina vývoja síce predpokladaná, ale inak horšie ovplyvniteľná, je ďalej rozdelená na postmenopauzálny a senilný typ. Tieto dva typy sú najčastejšou príčinou úbytku hustoty kostnej hmoty.
Najmä ženy po menopauze môžu mať väčší úbytok prevažne v trabekulárnej kostnej hmoty, ktorá je zastúpená hlavne v stavcoch, teda v oblasti chrbtice. Tieto zlomeniny sa môžu klinicky prejavovať ako bolesti chrbta vznikajúce často pri zdvíhaní ťažších bremien či po pádoch.
Sekundárna forma osteoporózy predstavuje širokú skupinu ochorení, keď hlavnou príčinou býva liekmi indukovaná osteoporóza. Najmä dlhodobá liečba glukokortikoidmi z dôvodu rôznych iných ochorení, ako sú reumatologické ochorenia, astma, nešpecifické črevné zápaly, kožné choroby, onkologické ochorenia, spôsobuje rýchlejší úbytok kostného minerálu.
Ďalšiu skupinu sekundárnej osteoporózy predstavujú pacienti s deficitom či nadbytkom hormónov, teda ochorením štítnej žľazy a prištítnych teliesok, hyperprolaktinémiou a podobne, osteoporóza spôsobená inaktivitou napríklad pri neurologických ochoreniach, roztrúsenej skleróze, osteopatii pri renálnych (obličkových, pozn. red.) chorobách, ktorá má určitým spôsobom svoj špecifický priebeh. V súčasnosti z dôvodu nárastu jednotlivcov s rôznym obmedzením príjmu niektorých druhov potravy je dôležitá aj osteoporóza spôsobená poruchami výživy.
Aké pohybové či iné obmedzenia má človek trpiaci osteoporózou?
doc. Vyskočil: S postupujúcim vekom dochádza k zmenám vo svalovo-kostrovom systéme. Tieto zmeny sa týkajú množstva, štruktúry a kvality oboch spomínaných tkanív a zhoršujú funkčnosť pohybu. K zhoršeniu kvality svalov aj kostí prispievajú niektoré civilizačné ochorenia, typicky cukrovka, a tiež lieky, napríklad kortikoidy alebo antidepresíva.
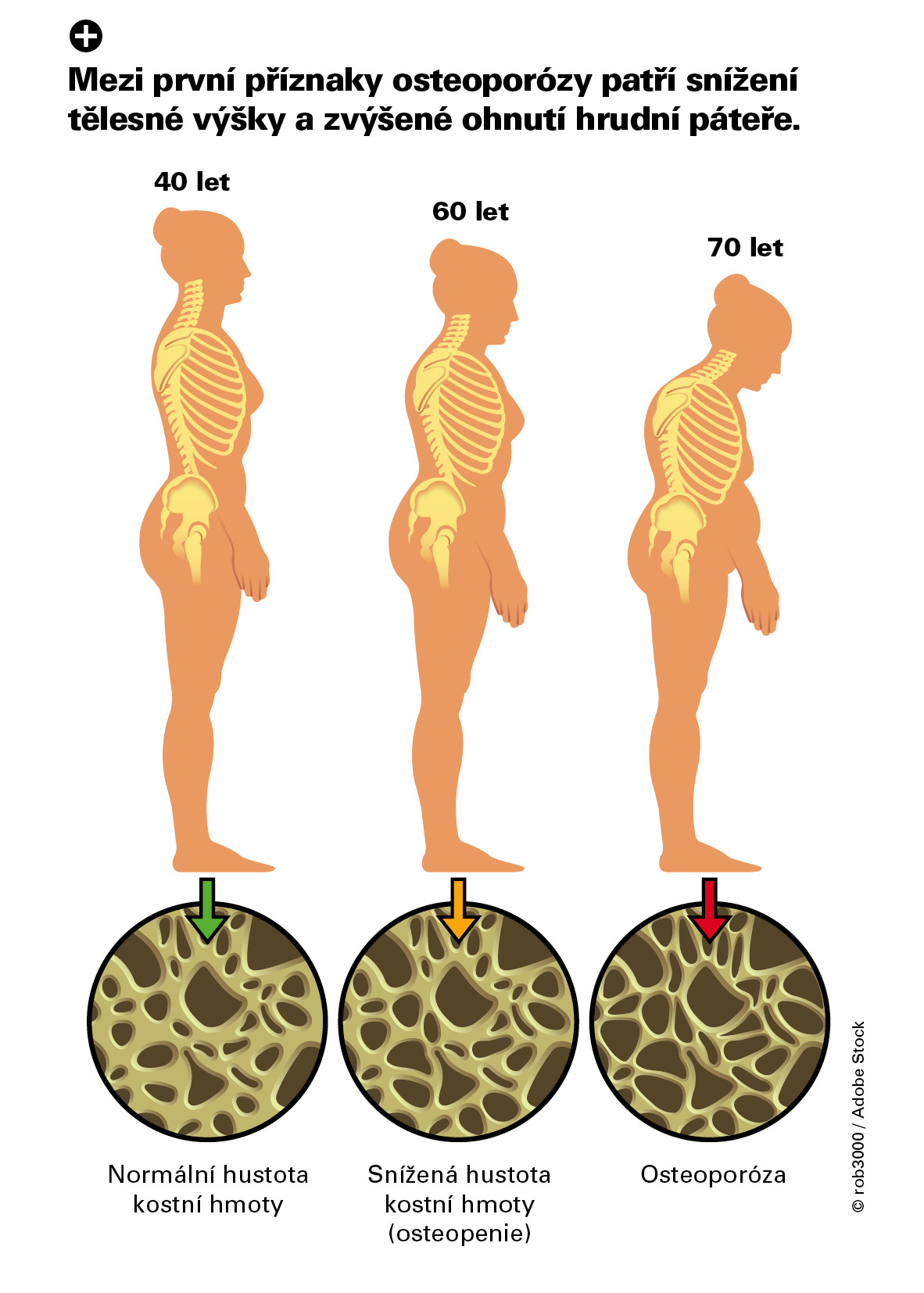
Bolesti chrbta, zníženie výšky a ohnutie hrudnej chrbtice limitujú spolu so zníženou svalovou silou pohyblivosť a sebaobsluhu jednotlivca v bežnom živote bez toho, aby ešte trpel zlomeninami stavcov či periférneho skeletu. Porucha koordinácie pri chôdzi a zníženie svalovej sily spolu so strachom z pádov významne limituje každého jednotlivca a lieky na bolesť, depresie či poruchy spánku riziko pádov a zhoršenie koordinácie zvyšujú, najmä ak sú použité v kombinácii.
MUDr. Fojtík: Pohybové obmedzenia bez klinického prejavu osteoporózy, teda bez zlomenín, nie sú nijako významné. V prípade zlomenín v oblasti stavcov chrbtice dochádza k znižovaniu výšky a zmenšeniu priestoru hrudného koša, teda vzniká typický postoj s guľatými chrbtom, je vyššie riziko vzniku pľúcnych zápalov z dôvodu obmedzených exkurzií hrudného koša pri dýchaní, ďalej môžu byť aj tráviace ťažkosti po stlačení brušných orgánov.
V prípade zlomenín dlhých kostí môže dôjsť pri zahojení zrastom aj k obmedzeniu hybnosti danej končatiny.
V čom spočívajú najväčšie riziká rozvinutej osteoporózy?
doc. Vyskočil: Riziková je neexistencia varovných príznakov, prvou manifestáciou môže byť až zlomenina, typicky zlomenina zápästia u žien, ktorá je prvým varovným signálom a vzniká okolo 55. roku veku. Výskyt tejto zlomeniny je asi trikrát vyšší než výskyt stavcovej zlomeniny v tomto veku.
U mužov je situácia zložitejšia, pretože touto zlomeninou netrpia a nasleduje tak ako prvá zlomenina stavca či vo vyššom veku zlomenina v oblasti bedra, kde úmrtnosť je dvakrát až trikrát vyššia ako u žien. Nevýhodou týchto osteoporotických zlomenín je skutočnosť, že po prekonaní osteoporotickej zlomeniny bedra aj napriek perfektne vykonanej osteosyntéze v oblasti bedrovej oblasti (kosť stehenná, pozn. red.) či endoprotézy v oblasti bedra sa k pôvodnej pohybovej aktivite vracia iba malé percento chorých.
Konkrétne z pacientov, ktorí boli schopní vykonávať všetky úkony sebaobsluhy pred zlomeninou, je 50 percent nútených využiť asistenciu pri chôdzi po miestnosti, rovnaké percento pri vstávaní zo stoličky a 55 percent vyžaduje pomoc druhej osoby pri chôdzi okolo domu, 66 percent pri použití toalety a 90 percent je nútených využiť pomoc pri chôdzi po schodoch, a to ešte rok po zlomenine.
Z toho jasne vyplýva, že hlavným rizikom pre pacienta nie je osteoporóza, ale jej komplikácie, a to zlomenina v ktorejkoľvek oblasti, ktorá významne zhorší kvalitu ďalšieho života a zvýši riziko následnej zlomeniny.
MUDr. Fojtík: Najväčším rizikom osteoporózy sú zlomeniny. Celoživotné riziko osteoporotickej zlomeniny u žien sa odhaduje na 40 percent. V menopauze je najvyšší výskyt zlomenín najmä v oblasti stavcov, ďalej aj vznik zlomenín predlaktia, napríklad pri pádoch, v neskoršom veku tiež zlomeniny krčku bedrovej kosti. Tieto uvedené zlomeniny predstavujú najväčšie riziko vzniku komplikácií, a preto je na ich výskyt zameraný výskum a aj klinické sledovanie hodnotiace účinnosť rôznych druhov liečby.
Ako sa líšia prejavy liečenej a neliečenej osteoporózy?
doc. Vyskočil: Podstatná je skutočnosť, že v súčasnosti máme k dispozícii lieky, ktoré dokážu znížiť riziko stavcovej zlomeniny alebo zlomeniny bedra o viac ako 50 percent v rámci primárnej prevencie a podobne je to pri sekundárnej prevencii, teda v prípade, keď pacient či pacientka už zlomeninu prekonali. Efekt zníženia zlomeniny nastáva najskôr po 12 – 18 mesiacoch liečby podľa druhu použitej terapie.
Je potrebné vziať do úvahy, že ženy s preukázanými zlomeninami stavcov majú päťkrát zvýšené riziko novej zlomeniny stavcov a dvakrát zvýšené riziko zlomeniny bedra.
Problémom pri prekonanej zlomenine, predovšetkým ošetrenej chirurgicky, či už ide o zlomeninu stavca, alebo bedra, je mylný dojem pacienta, že problém je definitívne vyriešený a ďalšia zlomenina už nehrozí. Opak je však pravdou, keď nezavedieme súčasne po operácii liečbu, riziko zlomeniny v inej lokalizácii je mnohonásobne vyššie ako pred operáciou.
Podľa štatistiky Ústavu zdravotníckych informácií a štatistiky (ÚZIS) v Českej republike sa iba 3,78 percenta pacientov po zlomenine horného konca stehennej kosti podrobí vyšetreniu na denzitometri a 96 percent nemá žiadnu antiliečbu osteoporózy do jedného roka po prekonanej zlomenine. K akceptovaniu ich donúti až ďalšia prekonaná zlomenina, keď sa počet liečených zvýši až na 50 percent, ale ani toto číslo nie je ideálne. Navyše, ak vezmeme do úvahy skutočnosť, že po operácii má vplyv aj zníženie svalovej sily, horšia koordinácia pohybov a zvýšené riziko pádov, je riziko ďalšej zlomeniny v prvom roku po operácii oveľa vyššie.
MUDr. Fojtík: V prípade neliečenej osteoporózy možno očakávať vznik zlomenín s následnými možnými komplikáciami. V prípade liečených jednotlivcov je predpokladom liečby ovplyvnenie remodelácie kostnej hmoty, teda zabránenie úbytku a eventuálne navýšenie hustoty kostnej hmoty, pretože pri väčšej hustote kosti sa dá predpokladať väčšia pevnosť kosti a tým aj menšie riziko zlomenín.
Dá sa povedať, že je nejaká skupina ľudí z hľadiska rizika vzniku osteoporózy ohrozenejšia ako iná? Prečo? Aké sú ďalšie rizikové faktory pre vznik osteoporózy?
doc. Vyskočil: Je potrebné rozlíšiť riziko osteoporózy a riziko osteoporotickej zlomeniny. Samozrejme, že osteoporózu je potrebné liečiť, ale predovšetkým preto, aby sme zabránili komplikáciám tohto ochorenia, a tým sú osteoporotické zlomeniny.
Málokto si uvedomí, že množstvo osteoporotických zlomenín u žien je vyššie, než je súčet výskytu zhubného nádoru prsníka, infarktu a mŕtvice dohromady. Alarmujúca je aj skutočnosť, že pacienti s komplikáciami z osteoporózy zaberajú v absolútnych aj relatívnych číslach najviac nemocničných lôžok v Európskej únii.
U nás tento problém nevnímame tak silno ako v zahraničí, pretože ako výdavok na liečbu komplikácií uvádzame iba priame náklady na liečbu zlomeniny a nie ostatné výdavky patriace do kapitoly sociálnych služieb. Aj u nás sú však najohrozenejšou skupinou inštitucionalizovaní jednotlivci; tak sú označovaní klienti opatrovateľských domovov, ktorí trpia nedostatkom pohybu, vitamínu D a zlou pohybovou koordináciou v dôsledku zníženia motivácie k pohybu.
Pochopiteľne v ohrození sú všetci jednotlivci s nedostatočným príjmom vápnika a vitamínu D s rizikovými faktormi, ktoré vedú k vyššej kostnej strate, či už ide o imobilizáciu, chronické ochorenia limitujúce pohyb, ako napríklad reumatoidná artritída, alebo liečba liekmi zvyšujúcimi kostnú stratu – kortikoidy, antidepresíva, antiepileptiká –, liečba nádorových ochorení či chronická antikoagulačná liečba. Negatívny vplyv má fajčenie, alkohol v nadmernom množstve aj konzumácia sýtených nápojov s obsahom fosfátov.
MUDr. Fojtík: Už z rozdelenia osteoporózy je zrejmé, že najmä ženy po menopauze a starší jednotlivci patria k rizikovejším skupinám. Ďalšou veľkou skupinou sú jednotlivci liečení najmä glukokortikoidmi. Odhaduje sa, že stav dostatočnej a kvalitnej kostnej hmoty závisí od genetických faktorov podedených po rodičoch, ale približne až 50 percent možno modifikovať faktormi životného prostredia, ktoré je možné ovplyvniť už počas detstva a dospievania.
K týmto faktorom radíme stravu bohatú na vápnik, najmä mliečne výrobky, dostatok vitamínu D, dostatočnú pohybovú aktivitu, významné obmedzenie sladených a kolových nápojov, pretože nadmerný príjem cukrov zvyšuje straty vápnika močom. Tiež nadmerná konzumácia alkoholu je všeobecne uznávanou príčinou osteoporózy a predstavuje zvýšený rizikový faktor pre zlomeniny.
Osteoporózou trpí v ČR asi 800-tisíc ľudí, lieči sa s ňou však len zhruba desatina. Dokážete vysvetliť, prečo to tak je?
doc. Vyskočil: V prvom rade je to určitá neinformovanosť ohľadom rizík a komplikácií, ktoré so sebou osteoporóza prináša. Tým myslím napríklad vysokú úmrtnosť v prvom pooperačnom roku, ktorá dosahuje v Českej republike v prvom roku po zlomenine bedra v priemere 31,7 percenta. Tieto čísla sú teraz známe vďaka aktivite ÚZIS.
Ďalšia je nízka ochota pacientov sa liečiť, pretože osteoporóza do vzniku zlomeniny nebolí a podobne ako zvýšený cholesterol a hypertenzia sa prejaví až pri komplikáciách. Navyše, vplyvom dlhého času vývoja choroby a jej úpravy v zmysle normalizácie kostnej hmoty je to beh na dlhú trať. Okamžitý efekt, tým myslím zníženie rizika zlomeniny, je pre pacienta niečo, čo je neuchopiteľné.
Komplikácie nemôžeme zvaľovať len na „slabé“ či krehké kosti. Ide o celkovo krehkého pacienta vyššieho veku, ktorý má nízku hladinu vitamínu D, nižšiu svalovú silu, horšiu koordináciu a ešte zvýšený sklon k pádom, 95 percent prípadov zlomeniny vzniká práve pri páde.
Zníženie rizika vzniku zlomenín musí byť komplexné a nie je to len zvýšenie pevnosti kostí, ale aj zvýšenie svalovej sily, zlepšenie koordinácie, odstránenie rizikových faktorov, prekážok v miestach pravidelného pohybu. Podstatný je v tom nielen spomínaný nedostatok vápnika a vitamínu D, ale aj dostatok proteínov v potrave, pravidelné cvičenie a napríklad aj redukcia nadváhy.
MUDr. Fojtík: Možným vysvetlením pre túto diskrepanciu je fakt, že osteoporóza bez klinickej zlomeniny nebolí, teda nemusí významne zasahovať do kvality života. Na druhej strane je vhodné pripomenúť, že až 70 percent zlomenín stavcov je nachádzaných náhodne pri vykonaní röntgenu chrbtice.
Ďalším faktorom môže byť tiež to, že pri diagnostikovanej osteoporóze je potrebná dlhodobá úprava životosprávy a aj dlhodobá liečba, čo u mnohých jednotlivcov môže viesť k nedodržiavaniu odporúčaných liečebných postupov. Odhaduje sa, že pokiaľ nie je medikácia braná aspoň z 80 percent, liečebný efekt, teda zníženie počtu nových zlomenín, býva významne nižší.
Ďalej je potrebné si uvedomiť, že pre niektoré zdravotnícke zariadenia je výhodné vykonávať diagnostiku, zatiaľ čo následné predpisovanie dlhodobej medikácie je z finančného hľadiska menej výhodné.
Osteoporóza sa prezýva „tichý zlodej kostí“, pretože často prichádza nenápadne a bez príznakov. Aké sú úplne prvé varovné signály začínajúcej osteoporózy, ktoré si môže všimnúť sám pacient?
doc. Vyskočil: Prvým príznakom môže byť zníženie výšky, zvýšené ohnutie hrudnej chrbtice a s tým súvisiace zhoršené dýchanie vplyvom deformity hrudníka a takisto horšie vstávanie zo stoličky, neistá chôdza. Samozrejme, ochorenie môže byť kombinované s artrózou, v ktorej je, naopak, obvyklé zahustenie kosti pod kĺbovou chrupavkou a poruchy hybnosti kĺbov alebo artrotické bolesti môžu byť mylne pokladané za osteoporózu.
V každom prípade, obe choroby dotyčného jednotlivca limitujú pohybovo. Častým chybným predpokladom je aj domnienka, že pri liečbe osteoporózy dôjde k zníženiu ťažkostí vyplývajúcich z artrotických ťažkostí. V mnohých prípadoch síce dôjde k zníženiu bolesti, ale príčinu a riešenie artrotických ťažkostí liečba osteoporózy neprinesie.
MUDr. Fojtík: Osteoporóza postihuje najčastejšie ženy po menopauze, starších jednotlivcov a jednotlivcov s medikáciou najmä glukokortikoidmi. Varovnými signálmi môžu byť napríklad všeobecne nižší príjem vápnika, nedostatok vitamínu D, teda nedostatok slnečných lúčov, pretože vitamín D sa tvorí v koži, v staršom veku tiež častejšie pády, ďalej aj skorá menopauza či operačné odstránenie maternice a vaječníkov, ochorenia štítnej žľazy.
Ak človek tieto príznaky zaznamená, ktorého odborníka má vyhľadať?
doc. Vyskočil: Určite prvým lekárom, ktorý by mal pacienta vidieť, je praktický lekár. Najlepšie pozná pacienta a pomocou jednoduchého kalkulátora FRAX (Fracture Risk Assesment) môže spočítať riziko veľkej osteoporotickej zlomeniny alebo zlomeniny bedra v nasledujúcich desiatich rokoch. Ide o pomôcku, keď minimálne pri riziku veľkej osteoporotickej zlomeniny väčším ako 20 percent či rizika zlomeniny bedra vyšším ako tri percentá by mal lekár odoslať pacienta na denzitometrické vyšetrenie.
Táto pomôcka pracuje okrem veku, ktorý je najsilnejším rizikovým faktorom, aj s ďalšími hodnotami. Berie do úvahy aj dedičné faktory zlomeniny u rodičov, rizikové faktory, ako kortikoidy, sekundárnu osteoporózu, reumatoidnú artritídu, ale aj fajčenie a alkohol. Ak je k dispozícii výsledok denzitometrie, je možné nameranú hodnotu vložiť a výsledok kalkulácie ešte spresniť. Praktický lekár, gynekológ či iný odborný lekár, ktorý sa o pacienta stará, by ho mal ihneď odoslať na zmeranie kostnej denzity a na posúdenie rizika a zváženie liečby.
MUDr. Fojtík: Malo by sa urobiť denzitometrické vyšetrenie s overením kvantity kostnej hmoty, a ak sú nálezy zodpovedajúce osteoporóze, mala by byť preliečená.
Akým spôsobom sa osteoporóza diagnostikuje?
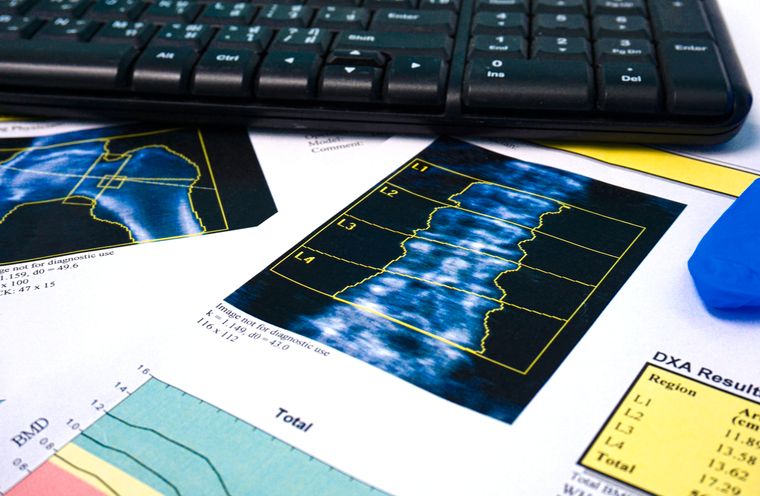
doc. Vyskočil: Osteoporóza sa diagnostikuje predovšetkým klinicky. Aj keď prvým krokom k diagnostike je takzvaná denzitometria, meranie kostného minerálu v chrbtici a bedrách, eventuálne ak by boli tieto oblasti postihnuté degeneratívnymi zmenami v chrbtici či artrotickými zmenami v bedrách a získali by sme falošne negatívne výsledky, možno použiť aj predlaktia, kde sú artrotické zmeny výnimočné.
Denzitometria je nezaťažujúca metóda na princípe röntgenových lúčov, keď sa meria záchyt v meranom mieste. Radiačná záťaž je prirovnávaná k letu lietadlom alebo záchytu z vonkajšieho prostredia. Dnes, pri používaní kontrolných kabín a rámov na letiskách, ktoré pracujú na rovnakom princípe, toto prirovnanie pokrivkáva. Radiačná záťaž je však natoľko zanedbateľná, že Štátny ústav pre jadrovú bezpečnosť (SÚJB) v súčasnosti uvažuje o zrušení jedinej kontraindikácie tohto vyšetrenia, a to u tehotných. Výsledok merania sa porovnáva so štandardom tridsaťročného zdravého človeka.
Meranie nevypovedá nič o príčine zníženia, teda nestanovuje diagnózu. Preto sa pri znížení hodnôt dopĺňajú krvné odbery kostných markerov, ktoré nám určia, či je vystupňované odbúravanie kosti či znížená novotvorba, a tiež sa stanovujú hormóny, napríklad hladiny hormónov štítnej žľazy, parathormón, u mužov testosterón, aby sme vylúčili endokrinnú príčinu zníženia kostnej hmoty alebo vplyv iného chronického ochorenia, ako pečeňové, obličkové či črevné ochorenia.
Cieľom je začať liečbu osteoporózy alebo progresie osteopénie (predstupeň osteoporózy, menej závažný stav, strata medzi 10 až 25 percentami kostnej hmoty, pozn. red.) včas a zabrániť komplikáciám v zmysle zlomenín a následnej invalidite pacienta. Na základe denzitometrického merania, rozboru krvi a klinického vyšetrenia osteologom sa stanovuje diagnóza a navrhuje ďalší liečebný postup.
MUDr. Fojtík: Najbežnejšou a najvýhodnejšou metódou je denzitometria pomocou DEXA prístroja, ktorý určuje hustotu kostnej hmoty, teda kvantitu. Ide o röntgenové vyšetrenie, no s minimálnou záťažou pre jednotlivca, je to metóda vhodná aj pre kontrolné vyšetrenie a zhodnotenie efektu liečby či navrhnutých liečebných postupov.
Osteoporóza je podľa Svetovej zdravotníckej organizácie definovaná ako úbytok hustoty kostnej hmoty meranej pomocou DEXA, a síce hustota −2,5 a menej SD (standard deviation), teda štandardných odchýlok, v porovnaní s maximálnou dosiahnutou hustotou porovnávacej populácie daného pohlavia vo veku 25 až 40 rokov (takzvané T-score). V rozmedzí −1,5 až −2,5 SD v T-score je stav definovaný ako osteopénia. Prístroj môže porovnávať výsledky aj s vekovo identickou skupinou, ako je meraný jednotlivec, to je takzvané Z-score.
Zhruba možno povedať, že jedna štandardná odchýlka predstavuje asi desať percent kostného tkaniva, teda definícia −2,5 SD znamená asi 25-percentný úbytok oproti predpokladanej hustote kostnej hmoty.
Ako sa osteoporóza lieči?
doc. Vyskočil: Základom je substitúcia vápnika a vitamínu D a ďalej podávanie liekov, ktoré upravia narušenú bilanciu, respektíve nerovnováhu medzi odbúravaním kosti a jej novotvorbou. Je možné použiť veľmi zjednodušene lieky, ktoré buď znížením odbúravania kosti navodia dlhší časový priestor pre mineralizáciu odvápnenej kosti, alebo sa priamou stimuláciou novotvorby kosti navodí stratená rovnováha.
Táto liečba by však nemala efekt, keby pacient nemal dostatočný príjem vápnika aspoň 1 200 mg, nielen vo forme tabliet. Vitamín D vzhľadom na jeho nedostatok vo väčšine potravín je potrebné doplniť u osôb starších ako 65 rokov prevažne medikáciou s ohľadom na obmedzenú možnosť syntézy vitamínu D v koži.

MUDr. Fojtík: V prvom rade je potrebné si uvedomiť, že základom pre úspešnú liečbu je prevencia osteoporózy, najmä v prípade takzvaných sekundárnych foriem. Mnoho autorov sa domnieva, že osteoporózu je možné označiť za ochorenie mladého veku, pretože ak si jednotlivec nevytvorí dostatok kostnej hmoty v období dospievania, v neskorom veku sa fyziologickým úbytkom môže dostať do rizika zlomenín z dôvodu takzvanej vstupnej nízkej hustoty kostnej hmoty. Teda opäť úprava životosprávy, dostatok vápnika a vitamínu D v priebehu celého života je základným predpokladom pre minimalizáciu rizika osteoporózy.
K špecifickým liekom radíme antiresorpčné preparáty, pri ktorých podaní sa spomaľuje proces remodelácie, najmä proces resorpcie kostnej hmoty, a tým spôsobom sa mierne zvyšuje hustota kostnej hmoty a klesá riziko zlomenín. K týmto preparátom radíme predovšetkým bisfosfonáty, ďalej denosumab, v niektorých prípadoch aj hormonálnu substitučnú liečbu po menopauze u žien. Takto vedená liečba by mala byť dlhodobá, výskyt nežiaducich účinkov je minimálny.
Ďalej je možné použiť osteoanabolickú liečbu pomocou derivátu parathormónu, ktorá aktivuje kostnú novotvorbu a týmto spôsobom zvyšuje hustotu kostnej hmoty a znižuje frekvenciu zlomenín. Táto liečba sa z bezpečnostných dôvodov podáva v maximálnej dĺžke 24 mesiacov.
Je pri liečbe osteoporózy účinná napríklad aj prírodná liečba?
doc. Vyskočil: Najdôležitejšia je prevencia, tým myslím získať maximálnu kostnú hmotu v dospievaní dostatočným pohybom, príjmom vápnika a vitamínu D a správnou výživou a nenarušeným hormonálnym vývojom. Čím lepšie hodnoty dosiahneme, tým menšie je riziko, že dosiahneme hranice prirodzeného úbytku minerálu, kde kosť začína byť krehká. Tým nechcem povedať, že po dosiahnutí dospelosti by sme mali tieto zásady opustiť, ale naopak, dodržiavať ich ďalej, vyvarovať sa všetkých zlozvykov a minimalizovať rizikové faktory, ktoré k osteoporóze vedú či prispievajú.
MUDr. Fojtík: Prírodná liečba je vhodným doplnkom vyššie uvedenej špeciálnej liečbe, najmä ak obsahuje dostatok vápnika a vitamínu D, ktoré sú základnými stavebnými kameňmi kostnej hmoty.
Aká je z hľadiska prevencie osteoporózy ideálna životospráva?
doc. Vyskočil: Ideálna je pestrá strava s dostatočným príjmom vápnika a vitamínu D, minimalizácia sladkých sýtených nápojov s obsahom kyseliny fosforečnej, ktorá zhoršuje vstrebávanie vápnika. Minimalizovať treba aj ďalšie zlozvyky, ako fajčenie, a nadmernú spotrebu alkoholu.
Dôležitá je celková starostlivosť o pohybový aparát. Pohybová aktivita je nielen dôležitou formou prevencie osteoporózy, ale zvyšuje tiež priemerný vek a celková telesná a pohybová kondícia má nespochybniteľný vplyv na úspešné zvládnutie operačného zákroku nielen pri osteoporotických zlomeninách, ale aj pri operáciách bedra pre artrotické zmeny.
Nadváha je škodlivá nielen pre záťaž kĺbov, ale tiež pri páde, keď je vyššie riziko vzniku zlomeniny s ohľadom na hmotnosť pacienta. Nesmieme zabudnúť ani na vplyv nadváhy na kardiovaskulárny aparát. Celkovo zdravý životný štýl pomáha redukovať vplyv starnutia a tým aj osteoporózu a jej prípadné komplikácie.
MUDr. Fojtík: Ideálna životospráva predstavuje dostatok vápnika a vitamínu D v potrave, dôležitá je tiež dostatočná fyzická aktivita a samozrejme správna hladina hormónov, teda hormonálna rovnováha. K faktorom s nežiaducim vplyvom na kostnú hmotu možno radiť nadmernú konzumáciu sladkých a kolových nápojov a alkoholu, fajčenie, inaktivity a tiež veľké množstvo kofeínu.
Všetky tieto faktory sú spojené s nižším vstrebávaním vápnika v čreve či zvýšeným vyplavovaním vápnika močom a následne s nižšou hladinou vápnika v krvi. Pokiaľ je v organizme zaznamenaná nižšia hladina vápnika v rámci správneho udržania vnútorného prostredia, tu už začali procesy vedúce k vyrovnaniu hladiny vápnika, teda organizmus využíva vápnik uložený v kostiach.
Má zmysel používať výživové doplnky s vápnikom, prípadne s vitamínom D? Dokáže organizmus rovnako dobre využiť vápnik z výživových doplnkov ako z potravín?
doc. Vyskočil: Užívať doplnky, samozrejme, zmysel má, ak nie sme schopní odporúčané množstvo vápnika a vitamínu D získať zo stravy. Obavy z nadmerného príjmu nie sú opodstatnené, najmä pri vápniku, pretože sa nevstrebe viac než 20 percent podanej dávky.
V súčasnosti, keď sa široko používajú lieky na tlmenie žalúdočnej sekrécie, sa zabúda, že existujú štúdie ukazujúce, že už po týždennom podávaní polovičných dávok, než sú bežne používané pre žalúdočnú hypersekréciu u nedostatočnosti zvierača pažeráka, klesá vstrebanie vápnika na tri percentá z podanej dávky. Z tohto hľadiska sú oveľa nebezpečnejšie množstvá vápnika uvoľnené v rámci večernej sekrécie parathormónu zo skeletu, ktoré sa uvoľňujú priamo do krvného obehu. Z tohto pohľadu externé dodávanie vápnika v adekvátnej dávke je menej nebezpečné aj pre kardiovaskulárny aparát.
MUDr. Fojtík: Podľa môjho názoru určite má význam používanie všetkých výživových doplnkov s vápnikom a vitamínom D, samozrejme, ak nie je u jednotlivca diagnostikovaná hyperkalcémia na podklade iného ochorenia, napríklad v prípade mnohopočetného myelómu či hyperparathyreózy.
V bežnej potrave, ak človek neprijíma vo zvýšenej miere mliečne výrobky či nepije viac mlieka denne, sa odhaduje množstvo vápnika približne 400 – 500 mg denne, pričom denný príjem vápnika do dávky 2 000 mg sa považuje za bezpečný. Dávky odporúčané rôznymi organizáciami sa môžu mierne líšiť, ale pohybujú sa okolo 1 300 mg/deň vápnika a 800 – 1 000 IU (International unit), teda medzinárodných jednotiek vitamínu D. Najmä hladina vitamínu D v krvi je v našich podnebných šírkach nízka vo vysokom percente obyvateľov z dôvodu nízkeho výskytu slnečného svitu, a preto by podporná liečba vitamínom D mala patriť k základným liečebným aj preventívnym postupom u jednotlivcov s rizikom či už diagnostikovanou osteoporózou.
Je možné liečbou a úpravou režimu rednutie kostí nielen zastaviť, ale dokonca zabezpečiť aj obnovu kostného tkaniva a vyliečenie tejto choroby?
doc. Vyskočil: Keby nebolo možné liečbou rednutie kostí zastaviť či dokonca aspoň úroveň mineralizácie normalizovať, nebola by ochota platiteľov zdravotného poistenia na celom svete hradiť udávané vyšetrenia aj liečbu. Čím skôr liečbu začneme, tým lepšie výsledky môžeme dosiahnuť.
MUDr. Fojtík: Pokiaľ je osteoporóza definovaná ako úbytok cca 25 percent kostnej hmoty a menej a predpokladaný nárast hustoty kostnej hmoty pri správne vedenej liečbe je rádovo v percentách (dve až päť percent ročne), je možné z týchto čísel odhadnúť, že k úplnému vyliečeniu možno dospieť skôr výnimočne.
Je však potrebné si uvedomiť, že aj úpravou životného štýlu, dostatočným príjmom vápnika a vitamínu D a v prípade osteoporózy tiež kombináciou so špecifickou liečbou je možné dosiahnuť nielen navýšenie kostnej hmoty, ale aj zlepšenie kvality kostnej hmoty a kostných trámcov. To všetko vedie k významnému zníženiu klinického prejavu osteoporózy, teda k zníženiu frekvencie zlomenín.