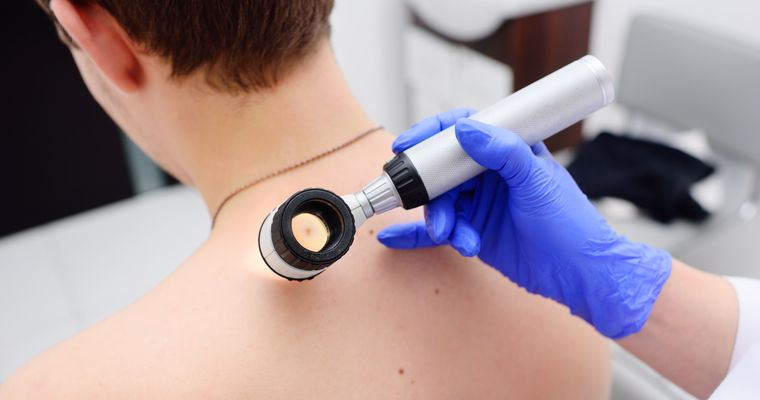
Čo je kožný nádor?
Koža je telesný orgán. Tvoria ju rôzne typy buniek a z každej sa môže vyvinúť nádor, pretože nádory vznikajú nekontrolovateľným delením buniek kdekoľvek v tele. Najčastejšie kožné nádory vznikajú z keratinocytov, ktoré tvoria pokožku, a melanocytov, ktoré tvoria kožný pigment. V koži sú však aj krvné cievy, nervy, väzivo, a preto môže byť nádorov veľmi veľa.

MUDr. Petra Fialová
Venuje sa dermatológii 20 rokov. Pracuje v kožnej ambulancii Masarykovho onkologického ústavu v Brne, kde lieči tak pacientov s kožnými nádormi, ako aj pacientov, u ktorých sa vyvinuli nežiaduce kožné účinky onkologickej liečby. Súčasne pôsobí na 1. dermatovenerologickej klinike FN u sv. Anny v Brne a LF Masarykovej univerzity, kde má v starostlivosti pacientov s kožnými nádormi, najmä s primárnymi kožnými lymfómami, a pacientov s psoriázou a lymfedémami. Je autorkou mnohých článkov v odborných časopisoch, podieľala sa na vzniku učebnice dermatológie aj ďalších odborných kníh. Pravidelne sa zúčastňuje na celoštátnych a medzinárodných kongresoch a sympóziách. Vo svojej práci vidí zmysel a prínos k zlepšeniu kvality života pacientov. Jej najväčšou radosťou je tráviť čas s rodinou. Baví ju cestovanie.
Ktoré kožné nádory by sme mali poznať?
Pacientov často privádzajú k lekárovi nezhubné kožné nádory. Typickým príkladom je seboroická veruka alebo starecké bradavice − škaredo vyzerajúce drsné ložiská na koži, často pod prsami alebo na bruchu, kde býva bielizeň, na chrbte pod zapínaním podprsenky. Seboroické veruky bývajú tmavo- alebo svetlohnedé, môžu trochu svrbieť, ale neohrozujú nás. Ľahko sa mýlia s melanómom, pretože niekedy vyzerajú dosť podobne.
Zhubné nádory delíme na melanóm a nemelanómové kožné nádory, pretože ich vývoj, diagnostika a liečba sa líšia. Melanóm je nádor z melanocytov, má viac klinických foriem, ktorý sa odlišujú vzhľadom aj prognózou, rýchlo metastázuje. Za melanóm, ktorý môže metastázovať, sa považuje taký typ, ktorý má hrúbku 0,7 mm a viac od povrchu kože do hĺbky. Nádor tenší ako milimeter vás môže zabiť. V súčasnosti však možno využiť na liečbu metastázujúceho melanómu modernú cielenú liečbu, ktorá výrazne zlepšuje prognózu.
Bazalióm vzniká z buniek v dolnej časti pokožky pri hranici so škárou. Je prognosticky oveľa priaznivejší, takmer nemetastázuje. Je však lokálne deštruktívny, a pokiaľ ho neliečime, má tendenciu prerastať do hlbších tkanív, spotrebovať ich a vytvárať rozsiahle rany, ktoré sa nevyhoja. Môže prerásť aj cez chrupavku alebo kosť, spotrebovať očnicu a oko aj zlikvidovať časť nosa.
Spinalióm vzniká z buniek, ktoré ležia bližšie pri povrchu kože. Nachádza sa, podobne ako bazalióm, najčastejšie na miestach vystavených slnku (hlava, krk, uši, chrbty rúk). Na rozdiel od bazaliómu má tendenciu metastázovať a šíriť sa do lymfatických uzlín. Častejšie na koži nachádzame jeho carcinom in situ formy (aktinická keratóza, Bowenova choroba), teda formy obmedzené na miesto svojho vzniku. Predtým sa označovali ako prekancerózy, prednádory, ale teraz sa považujú za začínajúce tenké nádory, ktoré neprechádzajú bazálnou membránou, hranicou medzi pokožkou a škárou. Musia sa liečiť, pretože z nich môže vzniknúť invazívny karcinóm.
Je pravda, že každý sa dožijeme svojho bazaliómu?
Bazaliómu nie, no možno sa všetci dožijeme svojej aktinickej keratózy, čo je rozšírená kožná zmena zo slniečka. Prejavuje sa chrastou, ktorú môžete strhnúť, ale znovu sa vytvorí a nehojí sa. Býva dobre viditeľná napríklad na plešine starších pánov. Niektoré aktinické keratózy sa ďalej nevyvíjajú a samy sa zahoja, ale niektoré môžu gradovať a vznikne z nich spinocelulárny karcinóm, alebo spinalióm. Nevieme, akú cestu si ktorý vyberie, preto sa musia liečiť všetky. Aj taká malinká zmena na pokožke, ktorá vyzerá neškodne a zostáva dlho rovnaká, môže prerásť do metastatického nádoru.
Sú všetky melanómy agresívne?
Všetky typy melanómov sa vyvíjajú pomerne rýchlo, až na lentigo maligna melanóm, ktorý jediný môže mať pozvoľnejší priebeh. Vzniká hlavne u starších ľudí na miestach vystavených slnku. Vyzerá ako hnedá škvrna, ktorú môže mať pacient pomerne dlho vo forme karcinómu in situ, ale už ho nazývame lentigo maligna. Pokiaľ táto škvrna začne v určitom mieste tmavnúť či vypúčať nad kožný povrch, alebo sa v tom mieste vytvorí chrasta či dôjde ku krvácaniu, škvrna sa mení na melanóm a začína prerastať do hĺbky, čo je zlé.
Je možné odhadnúť, kedy už môže byť neskoro?
Melanóm môže vzniknúť na predtým nepostihnutej koži, tzv. de novo − od počiatku ide o nádor. Môže sa však vyvinúť aj zo znamienka, ktoré človek mal niekoľko rokov alebo od detstva. Vývoj a rýchlosť vzniku je individuálna a nedá sa predvídať.
Všetky melanómy sú malígne, teda zhubné. Čím skôr sa diagnostikujú (teda čím sú tenšie), tým lepšiu majú prognózu. Tenký melanóm (hrúbka do 0,7 mm) má veľmi malú pravdepodobnosť, že bude metastázovať. Najhoršiu prognózu máva akrolentiginózny melanóm. Vzniká na dlaniach, chodidlách nôh, pod nechtami, a preto sa obvykle diagnostikuje neskoro. Pokiaľ majú ženy nalakované alebo nalepené nechty, nespozná sa dosť rýchlo, keď pod nimi niečo vznikne. A chodidlá si ľudia prezerajú málokedy. Dosť zle sa diagnostikuje aj očný a slizničný melanóm. V očnej sietnici sú tiež melanocyty a ťažko spoznáte, že sa tam niečo mení, pokiaľ vám lekár nevyšetrí očné pozadie. Slizničný melanóm, ktorý vzniká v oblasti genitálií, si môže všimnúť gynekológ na pravidelnom gynekologickom vyšetrení. Melanóm v ústnej dutine zase spozoruje zubár alebo ORL lekár. Nezvyčajnú pigmentáciu si všimne lekár pri kolonoskopii alebo vyšetrení konečníka. Prevencia kožných nádorov teda neznamená sledovať iba kožu, ale aj chodiť na ostatné preventívne vyšetrenia.
Najčastejšie nemelanómové nádory sú teda bazalióm a spinalióm?
Áno. Menej časté sú nádory vychádzajúce z ciev, Kaposiho sarkóm. Kožné lymfómy vznikajúce z lymfocytov alebo bielych krviniek nie sú frekventované, ale vo Fakultnej nemocnici u sv. Anny v Brne máme centrum na ich liečbu, a preto máme veľa pacientov s touto vzácnou diagnózou. Dermatofibrosarkóm vzniká zo spojivového tkaniva. Správa sa lokálne deštruktívne, má tendenciu prerastať do hlbších tkanív. Často recidivuje po chirurgickom odstránení.
Existujú regionálne odlišnosti vo výskyte kožných nádorov?
V Austrálii je percento kožných nádorov veľmi vysoké. Austrália bola osídlená ľuďmi z Anglicka a Írska. Boli to ľudia nižšieho fototypu, než aký by bol pre tamojšie podnebie vhodný. V rámci Európy sú južania tmavších fototypov, a preto sú na slnečné žiarenie lepšie adaptovaní. U severanov incidencia kožných nádorov rastie, pokiaľ sa chodia každý rok dlhodobo opaľovať na juh.
Viditeľne sa dá vplyv slnka rozpoznať u osôb s nízkym fototypom, ktorí pracujú vo vonkajších podmienkach a sú celoročne vystavení slnečnému žiareniu − v poľnohospodárstve, stavebníctve. Majú preukázateľne viac kožných nádorov ako ostatní.
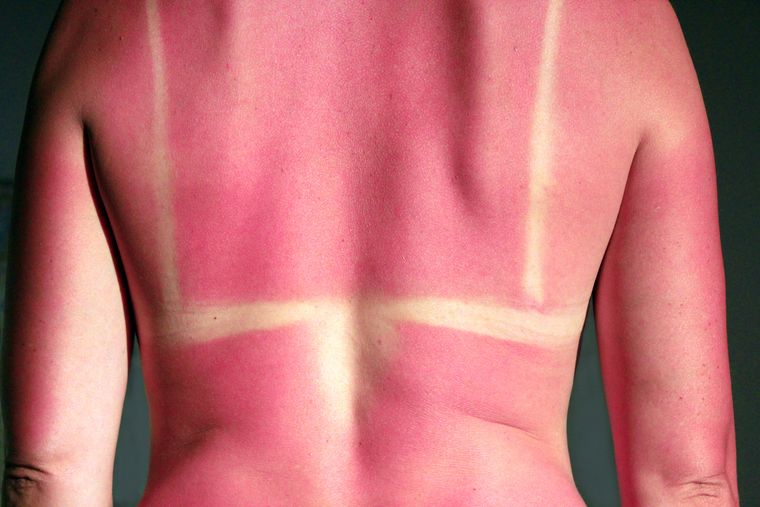
Prečo je problémom práve slnko?
Slnko má na kožu akútny účinok, čo sa prejaví ako spálenie kože. Dlhodobé pôsobenie slnečného žiarenia na kožu oslabuje kožný imunitný systém. Ten potom stráca schopnosť chrániť organizmus pred zhubným bujnením a vznikajú tak kožné nádory.
Proti slnečnému žiareniu máme prirodzenú ochranu, čo je tvorba pigmentu, melanínu. Kto ho má veľa, je tmavší, lepšie pigmentuje, lepšie sa opaľuje a to ho chráni. Preto ľudí rozdeľujeme do fototypov podľa schopnosti vytvoriť si melanín. Chráni nás aj hrúbka kože. Najčastejšie sa spálime v takých miestach, kde je koža najjemnejšia, a na takých častiach tela, ktoré sú slnku vystavené najviac (nos, plešina, uši).
Pacienti s psoriázou sa snažia často cestovať k moru a veľa sa opaľovať, pretože sa tak psoriáza zlepšuje a ložiská sa hoja. Žiarenie sa im však spočíta a vo vyššom veku, zhruba od 60 rokov, mávajú mnohopočetné bazaliómy alebo sa im tvoria aktinické keratózy.
Ktoré sú ďalšie rizikové faktory?
Patrí k nim vek, pohlavie, imunosupresia, geneticky podmienené choroby, kancerogény z vonkajšieho prostredia, papilomavírusy. Nemelanómové nádory sú typické pre starších ľudí, pretože vznikajú kumuláciou pôsobenia slnečného žiarenia. Čím viac sa mu človek v priebehu života vystavuje, tým viac sa to v starobe odrazí. Preto sa aj lentigo maligna melanóm, na ktorého vzniku sa slnko podieľa najviac, vyskytuje u starších ľudí. Ostatné typy melanómu vznikajú vo všetkých vekových kategóriách, môžete ich mať aj v tridsiatich rokoch. Deti majú melanóm zriedkavo. Zvýšené riziko býva u tých, ktoré podstúpili liečbu nádorového ochorenia, pretože onkologická liečba nabúra imunitný systém.
Nemelanómové kožné nádory majú o trochu častejšie muži, čo je dané ich častejším pobytom vo vonkajšom prostredí, prácou v stavebníctve a poľnohospodárstve. Tiež menej používajú ochranné krémy.
Existujú geneticky podmienené choroby, ktoré človeka predisponujú na častejšiu tvorbu kožných nádorov, napríklad xeroderma pigmentosum alebo Gorlinov syndróm.
Na vzniku spinocelulárnych karcinómov sa preukázateľne podieľajú papilomavírusy. Nachádzame ich v prekancerózach, napríklad na genitáliách u mužov. Je teda dobré sa proti nim očkovať.
V modernej dobe sa nedostávame natoľko do kontaktu s chemickými karcinogénmi, ale v minulosti bol hit liečiť psoriázu dusíkatým yperitom, napríklad vojaci k nemu mali prístup − a dnes vidíme, že dôsledkom jeho aplikácie boli kožné nádory.
Výrazný rizikový faktor je liečba iných chorôb. Veľa ochorení možno prežiť iba vďaka rozvoju medicíny a transplantácii. Následná liečba imunosupresívami umožňuje, aby telo neodmietlo transplantovaný orgán, ale zbavuje pacienta ochrany. Náš imunitný systém si dokáže poradiť, keď sa nejaká bunka zvrhne do nádorového bujnenia a rýchlo sa delí. Keď jeho vlastnosti potlačíme, sme náchylnejší na nádorové zmeny. Preto sa snažíme takýchto pacientov pravidelne sledovať v spolupráci s transplantológmi, aby každý, kto je už na čakacej listine, išiel ku kožnému lekárovi. Ten ho prezrie, označí rizikové znamienka alebo prípadný kožný nádor a stihne pacienta ešte pred transplantáciou preliečiť. Zároveň ho poučí o fotoprotekcii. Keď pacient podstúpi transplantáciu, chodí potom na pravidelné kožné kontroly.
Je v dnešnej dobe viac kožných národov, alebo sa o nich iba viac hovorí?
Je ich určite viac. Na začiatku 20. storočia sa ľudia obliekali a správali vo vzťahu k slnku inak ako v súčasnosti. Aj na pole muži chodili v košeli s dlhými rukávmi, ktoré si prípadne vyhrnuli, aj v dlhých nohaviciach. Nenosili sa tričká alebo šortky, nechodilo sa v tielku. V 60. rokoch sa začal kult opálenej kože. Objavili sa soláriá. Ľudia začali cestovať k moru. Výrazne sa zmenil životný štýl a zvyky. Začali sme sa oveľa viac vystavovať slnku. Teraz nás to dobieha a diagnostikujeme viac kožných nádorov.
Rozozná laik zhubný kožný nádor od nezhubného?
Sčítaného laika znepokojí, keď sa mu na koži niečo vytvorí, rastie alebo aj krváca a nehojí sa. Hoci sa mu napríklad nechce, nakoniec ide k doktorovi. Bohužiaľ, veľa ľudí sa bojí a nechce radšej nič vedieť. Nemalo by to tak byť.
Na rozoznanie rizikového znamienka existuje v angličtine pravidlo ABCDE: asymetria tvaru, border alebo jasné ohraničenie, color alebo farba, diameter alebo priemer či veľkosť a elevation alebo vyvýšenie znamienka. Máme na to českú skratku?
Nemáme. Treba si to zapamätať inak. Dôležité je zaznamenať akúkoľvek zmenu, nepravidelnosť, rýchly rast, všímať si, keď sa na koži niečo nehojí. V chronickej rane, napríklad v predkolennom vrede, môže tiež vzniknúť nádor, ktorý sa prejaví krvácavým miestom. Nádor môže vyzerať ako nehojaca sa prasklina alebo chrasta na pere. Mám pacientku so spinaliómom v nose, ktorá si pôvodne myslela, že si smrkaním odrela sliznicu. Často sa zabúda na uši, na ktorých sa kožné nádory tvoria pomerne často. Ľudia si ich nedostatočne chránia pred slnkom. Chrastička na uchu, ktorá sa evidentne nehojí, napríklad aj krváca, je problém. Pri ochrane pred slnkom nezabúdajte ani na cestičky vo vlasoch, prípadne plešinu.
Za ktorým lekárom sa mám vybrať, keď mám pochybnosti?
Najjednoduchšie je najskôr navštíviť praktického lekára, pretože objednávacie termíny u kožných lekárov sú dva mesiace aj viac, čo je pomerne dlhý čas. Praktický lekár by mohol posúdiť riziko a rozlíšiť zhubný a nezhubný útvar a pacienta poslať ku kožnému lekárovi. Inak sa dá štandardne objednať do kožnej ordinácie. Najlepšie je však chodiť pravidelne na všetky preventívne prehliadky. Ak ste svetlý fototyp, máte veľa znamienok alebo absolvujete imunosupresívnu liečbu, registrujte sa v kožnej ordinácii, kde budete pravidelne sledovaní. Predídete tak situácii, keď budete musieť akútne riešiť kožné problémy. Kožnými nádormi sa zaoberajú dermatológovia, ktorí sa špecializujú na dermatoonkológiu.
Čo znamená pravidelné sledovanie u kožného lekára?
Rizikoví pacienti väčšinou chodia na pravidelné kontroly raz alebo dvakrát za rok. To určí dermatológ. Možno tiež využiť plošné akcie typu Deň melanómu, kde sa počíta s väčším záujmom a je pomerne vysoký záchyt kožných nádorov. Je to výhodné najmä v takých oblastiach, kde je špecialistov pomerne málo, napríklad na Šumave alebo severnej Morave.
Ako sa vyšetruje koža? Máme mať obavy?
Kožu klinicky vyšetrujeme zrakom. Štandardne používame na vyšetrenie kožných prejavov, či už pigmentových, alebo nie, dermatoskop, čo je lupa so svetlom na presvietenie hornej vrstvy kože. Existuje aj digitálny dermatoskop. Je ním možné ložisko vyfotiť a pravidelne sledovať v čase, nakoľko sa medzi kontrolami zmenilo. Pomáha nám pri tom špeciálny softvér. K správnej diagnostike prispieva odber vzorky kože, ktorý sa pošle na histologické vyšetrenie. Patológ ho preskúma pod mikroskopom a podľa jednotlivých buniek určí diagnózu. Odber vzorky kože je rýchly zákrok v lokálnej anestézii, tzn. v miestnom umŕtvení. Odoberá sa kúsok z podozrivého ložiska, a ak je ložisko menšie, tak aj celé. Takisto odoberáme celé rizikové znamienko. Ranu potom zošijeme niekoľkými stehmi. Hojenie je rýchle, stehy sa vyťahujú za 14 dní a jazvička je malá. Po následnom histologickom vyšetrení máme istotu, či znamienko bolo v poriadku, alebo nie.
Čo zahŕňa liečba zhubného nádoru?
Určité typy bazaliómov, ktoré sú tenké a napríklad vo výstrihu, na chrbte alebo na čele, si môžeme dovoliť liečiť nechirurgicky, napríklad pomocou krému s imunoterapeutickým účinkom. Ten aktivuje imunitný systém natoľko, že si telo s nádorom poradí samo. Je to prínosné aj z estetického hľadiska, pretože nemusíme nádor vyrezávať a nevzniká jazva. Ostatné typy bazaliómov sa liečia razantnejšie, pretože majú tendenciu opakovať sa a recidivovať. Odstraňujeme ich chirurgicky. Liečba bazaliómov rádioterapiou, čiže ožarovaním, sa využíva väčšinou u starších ľudí s viacerými ochoreniami, kde by mohla byť z rôznych dôvodov anestézia náročná. Ožarovaním sa liečia aj rozsiahle bazaliómy, ktoré nemožno operovať. Rádioterapia dosahuje dobré výsledky a pre staršieho človeka ide o šetrný spôsob liečby.
Pri povrchovom spinalióme v počiatočnej fáze (v štádiu carcinoma in situ) sa dajú tiež použiť menej invazívne metódy. Štandardom je kryalizácia, zmrazenie. Slúži na to kryosprej alebo kryokauter. Ložisko sa mrazom, zjednodušene povedané, spáli a zničí. Podobne je možné použiť elektrokauter, ktorým dosiahneme rovnaký účinok, ale elektrickou ihlou. Nie je to príjemné, vzniká klasický pľuzgier ako pri popálenine od hrnca alebo žehličky, ale časom sa zahojí a nádor je zlikvidovaný. Použiť je možné spomínaný krém (imunoterapiu), prípadne fotodynamickú terapiu. Pokiaľ sa však nádor šíri už hlbšie do kože, tak by sa malo vždy liečiť chirurgicky a nádor odstrániť radikálne, pretože spinalióm robí vzdialené metastázy, môže sa šíriť do lymfatických uzlín, a potom skutočne hrozí, že naň človek zomrie. U starších ľudí s viacerými chorobami alebo pri spinaliómoch v chirurgicky ťažko zvládnuteľných miestach ožarujeme.
Základom liečby melanómu je chirurgický zákrok. Keď vyrežeme začínajúci tenký melanóm, problém je vyriešený. Ak je hrubší ako 0,7 mm, odporúča sa vyšetrenie a odstránenie prvej spádovej uzliny na vylúčenie prítomnosti metastázy. Pri metastázujúcom melanóme pristupujeme k modernej cielenej liečbe alebo k imunoterapii.
Zomiera sa na kožné nádory často?
Mortalita na nemelanómové kožné nádory je u nás veľmi nízka, pri melanóme je vyššia. Dobrá správa je, že hoci melanómov pribúda, zomrelých ubúda, a to vďaka modernej cielenej liečbe a imunoterapii.
Majú kožné nádory tendenciu vrátiť sa?
Keď je pôvodný nádor dôkladne odstránený, vráti sa málokedy. Častejšie recidivuje bazalióm, pretože môže mať v podkoží viac ložísk a niektoré pri odstránení nie sú ešte na povrchu kože viditeľné. Kompletne odstránený spinalióm by sa nemal vracať na rovnakom mieste, ale môžu vznikať nové spinaliómy inde, pretože koža je vystavená slnku plošne a rizikový faktor funguje na celé telo. Pokiaľ niekto už kožný nádor mal, je väčšia pravdepodobnosť, že sa mu vytvorí ďalší. Preto sa v prvom roku po vyliečení chodí na kontrolu každé tri mesiace a potom raz za pol roka.
Pri melanóme je to inak. Pokiaľ bol v pokročilejšom štádiu, môže sa vracať vo forme lokálnych metastáz, či už v jazve, alebo v jej blízkosti. Pomerne často zakladá aj vzdialenejšie metastázy, nielen v koži.
Vnímame kožné nádory inak ako karcinómy vnútorných orgánov?
To je individuálne. Pán mi v ordinácii omdlel, keď som mu povedala, že má bazalióm. Niektorí pacienti však ťažko chápu, že vyrezané ložisko na koži môže byť zhubný nádor, ktorý ich môže aj zabiť. Tiež bazalióm, ktorý svojím prerastaním spôsobí chronickú ranu, môže byť v dôsledku komplikácií a sekundárnych infekcií smrteľný. Dokonca ľudia s melanómom niekedy polemizujú, kedy pôjdu na operáciu, aby ešte stihli napríklad plánovanú dovolenku. Pacienti, ktorí majú veľa nádorov a opakovane sa im robia ďalšie a každý polrok im niečo kryalizujeme alebo vyrezávame, to väčšinou nevnímajú dobre, ale niekto to dokáže brať s nadhľadom.
Dbajú Česi na prevenciu?
Za posledné roky sa to veľmi zlepšilo. Naša dermatologická spoločnosť venovala veľa pozornosti prevencii, aktívne pomáhajú aj médiá. Kto chce, má dostatok informácií aj prostriedkov, aby sa mohol dobre chrániť. Lekárne sú vybavené kvalitnými krémami s vysokými ochrannými filtrami, je veľký výber prostriedkov na ochranu kože. Na trhu je výber oblečenia s ochranným faktorom, najčastejšie sa kupujú plavky s nohavičkami a rukávmi pre deti. Človek môže upraviť svoj životný štýl, nechodiť na poludnie na slnko, na dovolenku si vziať slnečník… No tuba krému s faktorom 10 namiesto 50, ktorá vystačí na celé leto pre celú rodinu, ho rozhodne neochráni.