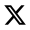Dá sa im nejako predchádzať? Je pre ochorenie obličiek väčším zlom fajčenie, alebo pitie alkoholu? Čo sa deje v tele v priebehu dialýzy, ktorá mnohým pacientom zachraňuje život? Ako je to s dialýzou počas dovolenky? Tieto aj ďalšie otázky sme položili dvom renomovaným nefrológom.
Akú funkciu plnia v našom tele obličky?
prof. MUDr. Vladimír Tesař, DrSc., MBA, FERA, FASN, VFN v Prahe: Obličky fungujú ako počítač, ktorý neustále kontroluje objem a zloženie telesných tekutín a udržuje tieto parametre v bezpečnom rozmedzí. Keď tento počítač prestane fungovať, hrozí porucha mnohých ďalších orgánov, ktoré sú od normálneho zloženia vnútorného prostredia závislé (napríklad kosti alebo svaly) a môžu byť preťažené v dôsledku nedostatočného vylučovania prebytočných iónov a vody (napríklad srdce).
prof. MUDr. Tomáš Reischig, Ph.D., FN v Plzni: Hlavnou funkciou obličiek je vylučovať z organizmu produkty látkovej výmeny (metabolizmu) vo forme moču, predovšetkým dusíkaté látky, vodu a prípadné cudzorodé látky (napríklad lieky). Dôležitou úlohou obličiek je udržiavať v organizme rovnováhu minerálov (napríklad sodíka alebo draslíka) a optimálne pH krvi.
Obličky regulujú hodnotu krvného tlaku, pri ich ochorení sa pravidelne krvný tlak zvyšuje. Okrem toho majú aj endokrinné funkcie. Okrem iného produkujú erytropoetín, ktorý je nutný na tvorbu červených krviniek a aktivujú vitamín D potrebný na správnu štruktúru kostí.

prof. MUDr. Tomáš Reischig, Ph.D.
Je vedúcim nefrológie I. internej kliniky FN a LF UK v Plzni. Pôsobí ako vedecký tajomník výboru Českej transplantačnej spoločnosti. Je autorom, alebo spoluautorom viac ako päťdesiatich odborných publikácií.

prof. MUDr Vladimír Tesař, DrSc., MBA, FERA, FASN
Od roku 2003 je prednostom Kliniky nefrológie 1. LFUK a VFN. V súčasnosti je podpredsedom Českej nefrologickej spoločnosti a členom výboru Medzinárodnej nefrologickej spoločnosti. V minulosti bol aj členom výboru Európskej obličkovej asociácie a Americkej nefrologickej spoločnosti. Je autorom alebo spoluautorom stoviek vedeckých prác.
Ktoré sú najčastejšie ochorenia alebo poruchy obličiek?
prof. Tesař: Najčastejšie závažné ochorenia obličiek súvisia s bežnými kardiovaskulárnymi a metabolickými ochoreniami. Diabetické ochorenie obličiek je príčinou zlyhania obličiek, ktoré vyžaduje náhradu funkcie obličiek dialýzou zhruba pri tretine všetkých chorých. Funkcia obličiek je poškodená aj pri hypertenzii, obezite alebo srdcovom zlyhaní.
Ďalšími dôležitými príčinami sú zápaly obličkových kanálikov, v ktorých sa filtruje krv, a dedičné ochorenie, takzvané polycystické obličky, kedy sa tkanivo obličiek postupne nahrádza tenkostennými dutinami, takzvanými cystami.
prof. Reischig: Chorôb obličiek je veľa − od rôznych autoimunitných ochorení až po zhubné nádory. Najčastejšie sa však stretávame s poškodením obličiek pod vplyvom cukrovky, alebo z dôvodu dlhodobého vplyvu vysokého krvného tlaku a poškodenia ciev aterosklerózou.
Ako môže pacient rozpoznať choroby obličiek, ktoré väčšinou nebolia?
prof. Tesař: Skoré rozpoznanie chorôb obličiek je bez laboratórnych vyšetrení ťažké, skoro až nemožné, pretože aj pacient s pokročilou zníženou funkciou obličiek nemusí mať žiadne ťažkosti. Pacienti preto prichádzajú k nefrológom neskoro a viac ako pätina pacientov, u ktorých je nutné začať liečbu dialýzou, nemali ochorenie obličiek predtým diagnostikované a nemohli byť preto ani včas liečení.
Pre včasný záchyt ochorenia obličiek sú preto nutné preventívne prehliadky rizikových skupín, teda napríklad všetkých ľudí nad 50 rokov veku aspoň raz za päť rokov, ale aj častejšie pri vyššie spomínaných chorobách, ktoré vedú k poškodeniu obličiek (hypertenzia, obezita, srdcové ochorenia a diabetes). Preventívne vyšetrenie je jednoduché − vyšetrenie moču diagnostickým prúžkom na zistenie prítomnosti bielkoviny a krvi aj vyšetrenie takzvaného kreatinínu v krvi, ktoré nám umožňuje odhadnúť, na koľko percent funguje filtračná funkcia obličiek. Začatie dialyzačnej liečby je zvyčajne nutné, keď poklesne pod viac ako 10 − 20 percent.
prof. Reischig: V počiatočných štádiách je to skutočne veľmi ťažké, je nutné preventívne testovanie moču a krvi u praktických lekárov. Niektoré choroby obličiek sa relatívne skoro prejavia opuchmi dolných končatín, aj aktuálne zistený vysoký tlak, môže predovšetkým u mladších pacientov, signalizovať ochorenie obličiek. V pokročilých štádiách už pacient chorobu spozná, je slabý, dusí sa, je často opuchnutý, trpí nechutenstvom a hnačkami, môže byť aj zmätený.
Ktorého odborníka má človek vyhľadať, ak má podozrenie, že trpí chorobou obličiek?
prof. Tesař: Základnú diagnózu ochorenia obličiek môže stanoviť praktický lekár, alebo ambulantný špecialista (diabetológ, kardiológ, internista), ku ktorému pacient dochádza. Pokiaľ títo lekári vyslovia podozrenie na ochorenie obličiek, odosielajú pacienta na vyšetrenie k nefrológovi, ktorý zvyčajne určí presnú diagnózu konkrétneho typu ochorenia a naordinuje príslušnú liečbu. V posledných rokoch výrazne pribudlo viac možností, ako ovplyvniť priebeh chorôb obličiek a znížiť riziko vývoja zlyhania obličiek vyžadujúceho dialýzu, alebo zhoršovanie funkcie obličiek úplne zastaviť.
prof. Reischig: Základné vyšetrenie môže vykonať praktický lekár alebo internista. Ak sa podozrenie potvrdí, je pacient vyšetrený špecialistom na choroby obličiek, teda nefrológom.
Aký je rozdiel medzi nefrológom a urológom?
prof. Tesař: Nefrológ je internista zaoberajúci sa chorobami obličiek. Urológ je chirurg, ktorý sa zaoberá zo svojho pohľadu niektorými chorobami obličiek (najmä nádormi obličiek) a chorobami močových ciest (močové kamene, nádory močových ciest, zväčšenie prostaty a podobne).
prof. Reischig: Urológia je chirurgický odbor, ktorý sa zaoberá chirurgicky liečiteľnými chorobami obličiek (napríklad nádory), chorobami vývodových močových ciest (napríklad liečbou močových kameňov), močového mechúra a prostaty. Nefrológia je špecializovaný interný odbor na diagnostiku a liečbu ostatných chorôb obličiek (zápaly, dedičné choroby, poškodenia pri cukrovke, atď.). Dôležitou súčasťou nefrológie je náhrada funkcie obličiek dialýzou alebo transplantáciou obličky.
Existuje vôbec nejaká prevencia ochorenia obličiek?
prof. Tesař: Vzhľadom na to, že najčastejšími príčinami chorôb obličiek sú vyššie zmienené chronické civilizačné ochorenia, je prevenciou ochorenia obličiek prevencia obezity, cukrovky, vysokého krvného tlaku a ochorení srdca a ciev, teda zdravý životný štýl, diéta s obmedzením veľkého množstva sacharidov, primeraná pohybová aktivita a tak ďalej.
prof. Reischig: Vzniku niektorých chorôb nie je možné predísť, napríklad dedičným alebo autoimunitným ochoreniam. V tomto prípade má však veľký vplyv včasná diagnóza a liečba, a preto nie je dobré podceňovať preventívne prehliadky u praktických lekárov. Naopak, niektorým chorobám obličiek je možné zabrániť. Včasná a správna liečba cukrovky alebo hypertenzie môže následnému poškodeniu obličiek zabrániť. Dôležitou prevenciou je nezaťažovať obličky toxickými látkami, ako je napríklad pravidelné používanie liekov proti bolesti typu ibuprofénu, teda nesteroidnými protizápalovými liekmi.
Má na choroby obličiek vplyv napríklad fajčenie, nadmerné (alebo nedostatočné) pitie bežných nápojov alebo napríklad konzumácia alkoholu?
prof. Tesař: Fajčenie môže zhoršovať prekrvenie obličiek a pri niektorých chorobách obličiek máme dôkazy o tom, že u fajčiarov prebieha ich vývoj smerom k úplnému zlyhaniu obličiek vyžadujúcich dialýzu. Nefajčenie je preto súčasťou vyššie spomínaného zdravého životného štýlu, ale aj prevenciou ochorenia srdca a ciev, aj cestou ako ovplyvniť vývoj samotného ochorenia obličiek.
Príjem alkoholu (pivo, víno) bezprostredný negatívny vplyv na funkciu obličiek nemá. U pacientov s vysokým krvným tlakom, ktorý môže byť aj dôsledkom chronického ochorenia obličiek, môže tvrdý alkohol kontrolu krvného tlaku zhoršovať.
prof. Reischig: Fajčenie, ktoré okrem iného významne poškodzuje cievy, zvyšuje riziko vzniku zlyhania obličiek. Pri alkohole nie je taká jasná súvislosť, poškodzuje predovšetkým pečeň. Zdravé obličky si dokážu poradiť s pomerne veľkým rozsahom príjmu tekutín.
Ideálny príjem tekutín závisí od ich výdaja, pri relatívne pokojnom režime to môže byť okolo 1,5 až 2,5 litra denne. Príjem sa však musí výrazne zvýšiť pri stratách, ako napríklad potenie (športovanie, horúce letné počasie, ...) alebo pri hnačkách.
Dlhodobo veľmi nízky príjem tekutín môže zvyšovať riziko močových kameňov a predovšetkým u starších ľudí aj pacientov, ktorí berú lieky na zníženie krvného tlaku, môže dôjsť k výraznej dehydratácii a obmedzeniu prekrvenia obličiek. Tento stav môže vyústiť aj do zlyhania obličiek s potrebou ich náhrady dialýzou. Nadmerný príjem tekutín má určitý potenciál obličky poškodiť. Predovšetkým je mylná predstava, že vysokým príjmom tekutín (napríklad viac ako štyri litre denne) chránime obličky pred ich ochorením.
Už tu odznelo, že keď obličky nefungujú správne, ich funkciu môže nahradiť dialýza. Môžete zjednodušene opísať, čo presne sa počas nej v tele deje?
prof. Tesař: Dialýza nahrádza len niektoré funkcie obličiek (najmä odstraňovanie nadbytočnej tekutiny a čiastočne aj úpravu vnútorného prostredia), ale nedokáže nahradiť iné dôležité funkcie, napríklad tvorbu hormónu erytropoetínu, ktorý stimuluje krvotvorbu, alebo tvorbu aktívnej formy vitamínu D, ktorá je dôležitá pre normálny kostný obrat aj niektoré metabolické funkcie obličiek (napríklad odbúravanie inzulínu). Pacienti na dialýze sú preto dnes zvyčajne liečení aj upravenou formou erytropoetínu s predĺženým účinkom a aktívnymi formami vitamínu D.
Kým obličky fungujú neustále, tak dialýza, ktorá je nefyziologická, funguje len štyri hodiny trikrát týždenne. Pacient je preto natrvalo v nestabilnej situácii, keď medzi dialýzami dochádza k zadržiavaniu tekutín a vzostupu koncentrácie niektorých látok a v priebehu dialýzy zase dochádza k rýchlemu (niekde nie celkom dobre tolerovanému) návratu týchto parametrov do normy.
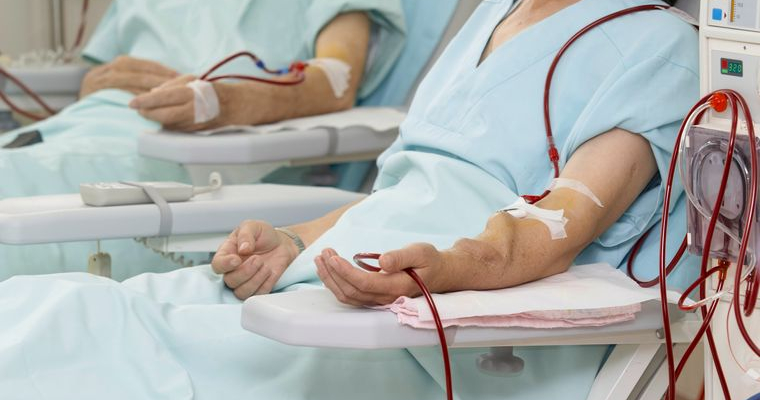
Pri dialýze sa krv odvádza do mimotelového obehu a tam sú tekutiny a niektoré látky odstraňované filtráciou a difúziou a očistená krv sa potom znova vracia do krvného obehu.
Okrem „krvnej“ dialýzy existuje aj „brušná“ (takzvaná peritoneálna) dialýza, pri ktorej sa do brušnej dutiny napúšťa dialyzačný roztok, do ktorého sa z krvi presúvajú splodiny metabolizmu a po určitom čase sa z brušnej dutiny (správnejšie pobrušnice) vypustia a nahrádzajú sa čerstvým roztokom. Veľkou výhodou tejto metódy je to, že si ju pacient vykonáva sám doma a prebieha neustále, preto nedochádza k rýchlym zmenám vnútorného prostredia, tak ako je to pri „krvnej“ dialýze.
prof. Reischig: Počas dialýzy (umelá oblička) sa z krvi pacienta pomaly filtrujú cez špeciálnu polopriepustnú membránu a odstraňujú škodlivé látky aj nadbytočná voda. Voda sa v tele hromadí u pacientov, ktorí už nie sú schopní vytvoriť dostatočný objem moču.
Podobným spôsobom funguje aj druhý menej známy spôsob dialýzy − peritoneálna dialýza. Špeciálny dialyzačný roztok sa aplikuje pacientovi do dutiny brušnej a škodlivé látky sa filtrujú cez pobrušnicu. Roztok si pacient napúšťa a vypúšťa sám, čo mu dáva výrazne väčšiu voľnosť ako pravidelné dochádzanie na umelú obličku do nemocnice.
V ktorých prípadoch sa ordinuje pacientovi dialýza?
prof. Tesař: Dialýzu je nutné zahájiť pri významnom poklese filtračnej funkcie obličiek, ktorý ohrozuje pacienta zavodnením (s dýchavičnosťou a srdcovým zlyhaním), vysokými hodnotami iónov draslíka (ktoré môžu spôsobovať závažné poruchy srdcového rytmu), prehlbujúcou sa kyslosťou krvi a hromadením niektorých splodín metabolizmu.
V čase, keď ešte nebola dialýza dostupná (do roku 1989 sme liečili v porovnaní s dneškom len asi desať percent pacientov), ľudia na zlyhanie obličiek umierali. Dialýza je teda život zachraňujúci výkon.
prof. Reischig: Dialýza je nutná až v úplne poslednej fáze zlyhania obličiek, orientačne v tom čase fungujú obličky na menej ako desať percent. V tejto fáze by mal pacient bez dialýzy vážne zdravotné problémy, ktoré by nevyhnutne viedli k úmrtiu.
Môžu dialýzu sprevádzať nejaké komplikácie a /alebo nežiaduce účinky?
prof. Tesař: Dialýza je obvykle pomerne dobre tolerovaná, dnešné prístroje v priebehu výkonu monitorujú všetky dôležité funkcie, takže je aj bezpečná. Zlá tolerancia môže vyplývať z nutnosti odstrániť pri dialýze veľké množstvo tekutín, ktoré boli zadržané medzi dialýzami, a to je problém najmä u pacientov, ktorí vôbec nemočia a ktorí nedokážu príjem tekutín obmedziť.
prof. Reischig: Veľa pacientov má predovšetkým na začiatku liečby po dialýze pocity podobné „opici“. Dialýza však zlepší prejavy zlyhania obličiek, ako napríklad dýchavičnosť a nechutenstvo, preto sa pacient cíti po začatí liečby výrazne lepšie.
U pacientov, ktorí už stratili schopnosť močiť a musí sa odstrániť z organizmu väčšie množstvo vody, sa môže pri dialýze objaviť náhly pokles krvného tlaku. Iné komplikácie sú vďaka moderným dialyzačným prístrojom málo časté.
Ak sa u pacienta nastaví dialýza, musí na ňu dochádzať doživotne, alebo je nádej na vyliečenie?
prof. Tesař: Častejšia je bohužiaľ, u pacienta s chronickým ochorením obličiek, trvalá dialýza, ak nie je úspešne transplantovaný, je teda doživotná. Pri niektorých chorobách obličiek sa však stretávame s tým, že niekedy dochádza k obnove (takmer nikdy normalizácii) funkcie obličiek aj po mnohých mesiacoch na dialýze. U takýchto pacientov je potom možné dialýzu prerušiť, alebo aj (menej často) úplne ukončiť.
prof. Reischig: S výnimkou akútneho zlyhania obličiek, ktoré sa väčšinou liečbou upraví, je dialýza indikovaná v terminálnych fázach dlho prebiehajúceho ochorenia obličiek, ktoré vyústi do ich zlyhania. V týchto prípadoch je dialýza trvalým riešením a jedinou cestou je transplantácia obličky.
Na dialýzu sa zvyčajne dochádza trikrát týždenne. Ako sa rieši napríklad pacientova dovolenka?
prof. Tesař: Pacient môže byť počas dovolenky dialyzovaný v najbližšom dialyzačnom stredisku, kde mu dialýzu dohodneme, čo spravidla nebýva problém a je to možné nielen u nás, ale aj v zahraničí.
prof. Reischig: V prípade peritoneálnej dialýzy môže pacient voľne cestovať, dialyzačné roztoky si vezie so sebou na dovolenku. Pri hemodialýze musíme pacientovi dohodnúť dialýzu v mieste pobytu. Niektorí chorí takto cestujú k moru, existujú aj veľké výletné lode, kde sa dialýza vykonáva.
Je možné absolvovať dialýzu aj v noci, teda v spánku, aby pacient mohol normálne fungovať v pracovnom procese?
prof. Tesař: Áno, dialýza sa dá absolvovať aj po pracovnom čase vo večerných hodinách, pacient môže pri dialýze spať. Problém večernej dialýzy je skôr (pri nedostatku zdravotníckeho personálu) v zabezpečení nepretržitej prevádzky.
prof. Reischig: Je to možné a v niektorých strediskách je to aj bežné. V dialyzačnom stredisku FN Plzeň máme nočný program každý deň a využívajú ho aj pacienti, ktorí potrebujú cez deň pracovať. Treba však zdôrazniť, že pre týchto chorých je lepší variant transplantácia obličky.
Relatívnou novinkou je takzvaná domáca dialýza. Môže ju využívať každý pacient, alebo je vhodná len pre niektorých?
prof. Tesař: Áno, pacienti si môžu, keď si to želajú, robiť dialýzu sami doma, ak nemajú žiadnu kontraindikáciu a sú na to vyškolení. Táto metóda nie je vhodná pre všetkých, pacient musí byť sebestačný alebo mať trvalú asistenciu niektorého člena rodiny, musí byť v dobrom stave bez závažných ďalších (napríklad srdcových) chorôb, ktoré by ho ohrozovali počas dialýzy ďalšími komplikáciami.
Domáca „krvná“ dialýza je alternatívou aj domácej „brušnej“ dialýzy, ktorá je podľa môjho názoru pre väčšinu pacientov jednoduchšia a u pacientov, u ktorých došlo k zlyhaniu obličiek a ktorí si aj želajú domácu liečbu, je podľa mňa metódou voľby.
prof. Reischig: Domáce dialýza je vhodná pre pacientov, ktorí sú schopní sami alebo pomocou rodiny doma dialyzačný prístroj ovládať a bezpečne si zavádzať špeciálne dialyzačné ihly. Musia mať aj vyhovujúce domáce zázemie. Niekedy sa domácou dialýzou nazýva aj peritoneálna dialýza, ktorú sú schopní doma vykonávať aj veľmi starí a komplikovaní pacienti. Zatiaľ je u nás oveľa rozšírenejšia ako domáca prístrojová hemodialýza.
Musia dodržiavať ľudia, ktorí podstupujú dialýzu, nejakú špeciálnu diétu?
prof. Tesař: Pacienti, ktorí chcú oddialiť začatie dialyzačnej liečby, musia dodržiavať nízkobielkovinovú diétu, na dialýze je často možné diétu uvoľniť. Pacienti, ktorí vôbec nemočia (zďaleka nie všetci pacienti na dialýze), musia obvykle obmedzovať v diéte príjem draslíka (hlavne ovocie a zeleninu) aj príjem tekutín, čo je veľmi ťažké a zvyčajne sa to nedá dosiahnuť bez súčasného obmedzenia príjmu soli.
prof. Reischig: U pacientov, ktorí minimálne močia, je úplne nevyhnutné obmedzovať príjem tekutín. Niekedy je to veľmi ťažké, pocit smädu je pre nich nepríjemný. Nebezpečný je vysoký príjem draslíka (ovocie, zelenina), pacienti musia obmedzovať aj príjem fosforu. Naopak, nie je vhodné znižovať príjem bielkovín.
Ako je to s celkovým životným štýlom, má naň dialýza nejaký vplyv?
prof. Tesař: Dialýza samozrejme prináša pacientom obmedzenie už len tým, že im zaberá v dialyzačnom dni väčšinu času. Okrem štyroch hodín vlastnej dialýzy musia brať do úvahy pripojenie k dialyzačnému prístroju, ukončenie dialýzy, transport na dialýzu aj z dialýzy, zvyčajne teda najmenej šesť až sedem hodín trikrát týždenne. Pacienti bývajú navyše po dialýze unavení, takže väčšinu svojich aktivít presúvajú na zostávajúce štyri medzi dialyzačné dni. Najmä mladší a inak zdraví pacienti dokážu viesť aj na dialýze veľmi kvalitný život. Ak sa dialyzujú večer, môžu chodiť pravidelne do práce a nie sú výrazne obmedzení ani v športových aktivitách.
prof. Reischig: Pacient je určite výrazne obmedzený nutnosťou pravidelne dochádzať na dialýzy, po dialýze si často musí oddýchnuť. Fyzická kondícia je horšia ako u pacientov so zdravými obličkami. U pacientov vhodných na transplantáciu obličky, dôjde po transplantácii k výraznému zlepšeniu kvality života.
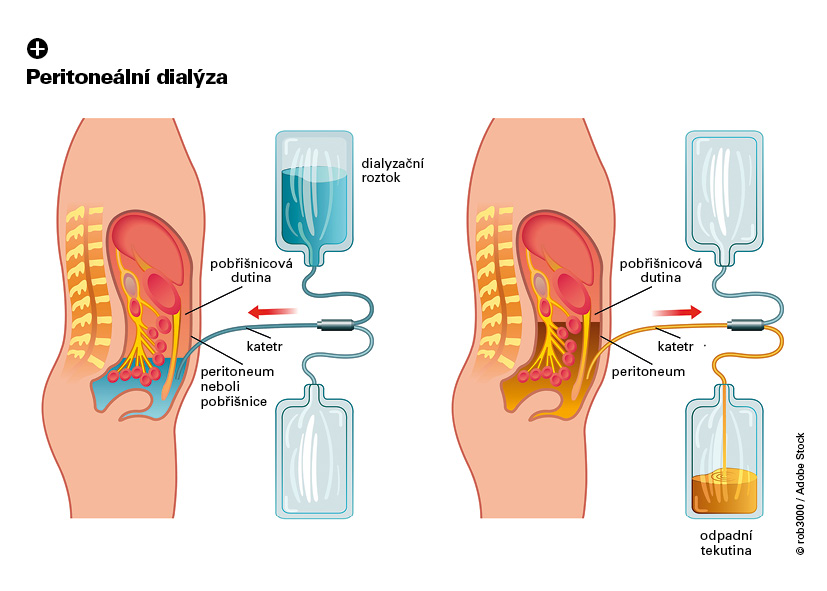
Ako sa určuje, kto transplantáciu potrebuje?
prof. Tesař: Transplantácia obličiek prináša pacientom výrazne lepšiu kvalitu života ako dialýza, problém je však nedostatok orgánov od mŕtvych darcov, ktorý spôsobuje to, že pacienti zostávajú na takzvanej čakacej listine zvyčajne viac ako jeden rok, aj podstatne dlhšie.
So starnutím dialyzačnej populácie (do dialyzačného programu sa zaraďujú aj starší a viac chorí ľudia) pribúda pacientov, ktorí kvôli svojim ďalším ochoreniam a obmedzenému času dožitia nie sú zaraďovaní na čakaciu listinu. Najlepšou možnosťou pre pacienta je transplantácia od živého darcu, najčastejšie niektorého z jeho blízkych, ktorá má lepšie výsledky ako transplantácia od mŕtvych darcov.
prof. Reischig: Všeobecne je transplantácia obličky indikovaná v takých istých prípadoch ako dialýza, teda pri konečnom nezvratnom zlyhaní obličiek. Veľká časť pacientov je, bohužiaľ, okrem zlyhania obličiek postihnutá vážnymi pridruženými chorobami (napríklad srdcové zlyhanie, cievne mozgové príhody, zhubné nádory a ďalšie), ktoré transplantáciu neumožňujú.
Pri vstupe do dialyzačnej liečby indikujeme transplantáciu približne u štvrtiny až tretiny pacientov. Pri tejto − žiaľ menšej − skupine dialyzovaných pacientov transplantácia vedie k dvojnásobnému až trojnásobnému predĺženiu života. Veľkou výhodou pacientov u nás je krátka čakacia lehota na transplantáciu. Prakticky všetci indikovaní pacienti sa transplantácie dočkajú.
Najlepším variantom je vykonať transplantáciu krátko pred potrebou začať dialýzu, takzvanú preemptívnu transplantáciu. Pacient vôbec nemusí dialýzu podstupovať. Pokiaľ má chorý živého darcu obličky, je možné často takú transplantáciu optimálne načasovať. Vo väčšine prípadov však pacient čaká na obličku od darcu zosnulého. Napriek tomu sa vďaka krátkej čakacej lehote v niektorých centrách darí preemptívnu transplantáciu uskutočniť aj od mŕtvych darcov. V plzenskom transplantačnom centre už desaťročia trvá čakacia lehota okolo tri mesiace (v porovnaní s USA alebo Nemeckom, kde trvá čakanie okolo päť rokov). Takmer 20 percent transplantácií sa nám darí uskutočňovať preemptívne, čo je unikátne z európskej aj svetovej perspektívy.